こんにちは!なの花薬局の森本です。
在宅医療のニーズが高まる中、「在宅患者訪問薬剤管理指導」と「居宅療養管理指導」の違いについて知りたいという声を耳にします。
どちらも薬剤師が患者さまのご自宅を訪問し、薬学的管理指導を行う点は共通していますが、適用される保険や対象者、算定要件には重要な違いがあります。
このコラムでは、薬学生の皆さんが将来、現場で適切な判断ができるよう、2つの制度の違いについて解説します。
在宅患者訪問薬剤管理指導と居宅療養管理指導の違いは?
在宅療養を行なっている通院困難な患者さまに対し、薬剤師が居宅を訪問して行う薬学的管理指導があります。
その制度には、医療保険を適用する「在宅患者訪問薬剤管理指導」と、介護保険を適用する「居宅療養管理指導」の2種類があります。
これら2つの制度における特に重要な相違点は、適用される保険の種類と利用対象者の区分です。
在宅患者訪問薬剤管理指導とは
在宅患者訪問薬剤管理指導は、医療保険に基づく制度で、要介護認定を受けていない通院困難な患者さまが対象です。
医師の指示に基づいて薬学的管理指導計画を作成し、服薬状況の確認や副作用のモニタリング、残薬の調整などを行います。
在宅患者訪問薬剤管理指導は医療保険が適用されます。
患者さまには自己負担分(1~3割)をお支払いいただき、残りは健康保険組合や国民健康保険などの医療保険者への請求となります。
居宅療養管理指導とは
居宅療養管理指導は、介護保険に基づく制度で、要介護または要支援認定を受けた患者さまが対象です。
基本的には65歳以上で要介護1以上の認定を受けている方が対象ですが、40歳以上でがんや神経疾患などの特定疾病がある場合も該当します。
要支援の方は、「介護予防居宅療養管理指導」によるサービスが受けられます。
居宅療養管理指導は介護保険が適用されます。患者さまには自己負担分(原則1割)をお支払いいただき、残りは市区町村などの介護保険者への請求となります。
在宅医療を受ける患者さまが介護保険を利用できる場合は、医療保険よりも介護保険を優先して適用します。
そのため、要介護・要支援認定を受けている方は、原則として居宅療養管理指導が適用されます。
ただし、一部例外で医療保険が適用されるケースもあります。
なお、なの花薬局では在宅訪問サービスに積極的に取り組み、患者さまが住み慣れたご自宅で安心して療養できるよう、薬学的管理指導を通じてサポートしています。
在宅医療における薬剤師の役割について、より詳しく知りたい方は「在宅医療における薬剤師の役割とは?求められるスキルや資格も確認」もあわせてご覧ください。
在宅患者訪問薬剤管理指導と居宅療養管理指導の算定上の違いを整理
在宅患者訪問薬剤管理指導と居宅療養管理指導は、各適用保険により、算定要件や関わる職種などに違いがあります。
以下に、算定上の主な違いを整理してみます。
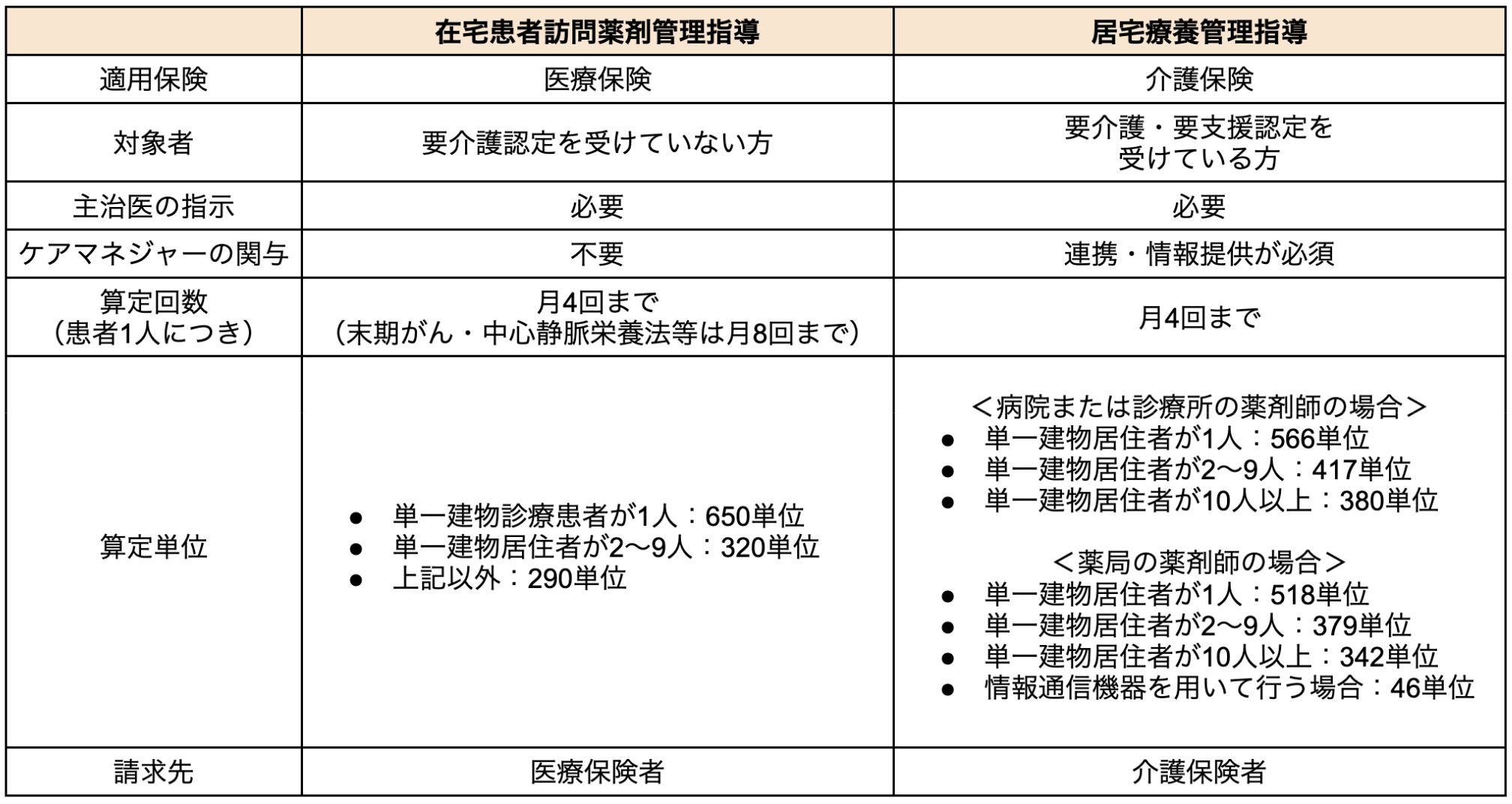
(厚生労働省「平成30年度診療報酬改定について」「介護報酬の算定構造」「別表第三 調剤報酬点数表」「令和6年度介護報酬改定における改定事項について」より作成)
算定時の注意点
同一期間内に、在宅患者訪問薬剤管理指導と居宅療養管理指導を重複して算定することは認められていません。
要介護・要支援認定を受けている場合は、医療依存度が高いケースであっても、原則として介護保険が優先され、居宅療養管理指導費を算定します。
また、要介護区分の変更時や入退院の前後では、算定区分の切り替えが必要となるため、適用制度の確認が必須です。
在宅患者訪問薬剤管理指導と居宅療養管理指導の業務内容

在宅患者訪問薬剤管理指導と居宅療養管理指導は、いずれも薬剤師が行う基本的な薬学的管理指導は共通しています。
しかし、実際の業務の進め方や他の職種との連携方法、記録・報告書の内容には違いがあります。
服薬管理・残薬調整・副作用モニタリング
訪問薬剤管理指導と居宅療養管理指導は、どちらも薬剤師は患者さまの服薬状況を確認し、適切な服薬方法について指導を行います。
残薬の確認や調整についても共通しており、医師への情報提供を通じて処方量の調整を提案します。
副作用のモニタリングにおいては、在宅患者訪問薬剤管理指導では主に医師への報告が中心となります。
一方、居宅療養管理指導では、医師に加えてケアマネジャーへの情報共有も重要な業務となります。
記録・報告書
在宅患者訪問薬剤管理指導では、薬学的管理指導計画書の作成や、医師への訪問結果報告書の作成が主な記録業務です。
医師の指示に基づいて計画を立て、訪問後は服薬状況や副作用の有無、残薬状況などを文書で医師に報告します。
居宅療養管理指導では、これらに加えて、ケアマネジャーに対する情報提供書の作成が必要です。
介護サービス計画の作成に必要な薬学的情報を提供し、患者さまの生活全体を支える介護チームとの連携を図ります。
医師・ケアマネジャー・訪問看護師との情報連携
在宅患者訪問薬剤管理指導では、主に医師や訪問看護師との連携が中心となります。
薬剤師は医師から診療情報提供書を受け取り、訪問結果を医師へ報告することで、医療チーム内での情報共有を行います。
居宅療養管理指導では、医師や訪問看護師との連携に加え、ケアマネジャーとの密な連携も必須です。
薬剤師はケアマネジャーに対して薬学的観点からの情報提供を行い、介護サービス計画へ反映されるようサポートします。
薬局体制の整備
在宅患者訪問薬剤管理指導と居宅療養管理指導は、どちらも地方厚生局への届出が必要です。
居宅療養管理指導を実施する場合は、介護保険制度に対応した事務手続きができる体制をあらかじめ整えておく必要があります。
あわせて、ケアマネジャーとの連携体制の構築や、他の介護サービス事業者と必要な情報を共有できる体制も必要です。
なお、なの花薬局では在宅医療に関する研修が充実しており、新人薬剤師も先輩のサポートを受けながら、在宅業務に取り組めます。
訪問薬剤管理指導と居宅療養管理指導の違いを理解し、適切な記録・報告・連携が行えるよう、実践的な研修を行なっています。
在宅患者訪問薬剤管理指導と居宅療養管理指導の判断に迷うケース
実際の現場では、適用する制度の判断に迷う場面があります。
ここでは、代表的なケースとその判断基準について解説します。
途中で要介護認定を受けた場合
在宅患者訪問薬剤管理指導を実施している患者さまが、途中で要介護認定を受けた場合、要介護認定の認定日以降は、居宅療養管理指導へ切り替える必要があります。
この際、ケアマネジャーとの連携体制を新たに構築し、薬学的情報の引き継ぎを行います。
認定前後で同一の薬剤師が対応する場合であっても、制度上の切り替え手続きや、記録・報告様式の変更が必要です。
退院直後でケアマネジャーが決まっていない場合
要介護認定を受けている患者さまであっても、退院直後はケアマネジャーが決まっていない場合があります。
ケアマネジャーが決定するまでの間は、一時的に在宅患者訪問薬剤管理指導として開始することが可能です。
ケアマネジャーが決まり次第、居宅療養管理指導へ移行します。
この期間中も医師との連携を継続し、ケアマネジャー決定後にスムーズに居宅療養管理指導へ移行できるよう、準備を進めることが重要です。
末期がんや指定難病の患者さまの場合
医療依存度が高い末期がん患者や、難病指定を受けている患者さまの場合、医療依存度の高さにかかわらず、要介護認定の有無が基本的な判断基準となります。
要介護認定を受けている場合は居宅療養管理指導、受けていない場合は在宅患者訪問薬剤管理指導を適用します。
ただし、特別養護老人ホームに入居している末期がん患者さまについては、例外的に在宅患者訪問薬剤管理指導の算定が可能なケースがあります。
その他の判断に迷うケース
要支援から要介護への区分変更時も、引き続き居宅療養管理指導を適用しますが、介護度に応じた訪問計画の見直しが必要です。
また、入院によりサービスが一時的に中断する場合は、退院時の要介護認定状況をもとに在宅患者訪問薬剤管理指導か居宅療養管理指導かが判断され、適切な制度により再開します。
在宅患者訪問薬剤管理指導と居宅療養管理指導の違いを理解して適切なサービス提供を
在宅療養中で通院が困難な患者さまに対し、薬剤師が自宅を訪問して行う薬学的管理指導。
医療保険を適用する「在宅患者訪問薬剤管理指導」と、介護保険を適用する「居宅療養管理指導」の2種類があります。
両者の大きな違いは、適用される保険と対象者です。
在宅患者訪問薬剤管理指導は要介護認定を受けていない患者さまが対象で、医師の指示に基づき薬学的介入を行います。
一方、居宅療養管理指導は要介護・要支援認定者が対象となり、医師に加えてケアマネジャーとの連携が必須です。
この2つを同一期間に併用することはできません。
現場では認定の途中取得や退院直後など判断に迷う場面もあります。
状況を確認し、的確に判断できるよう知識を持っておくと安心です。
なの花薬局が運営する「就活サポートコラム」では、薬学生の就活に役立つ情報を随時発信しています。
薬剤師を目指すみなさん、ぜひこちらのコラムもヒントとしてお役立てください。
.jpg)




.jpg&w=3840&q=80)